Diabetes, fotkomplikationer
Nationellt kliniskt kunskapsstöd
Vårdnivå, samverkan och remissrutiner
Alla personer med diabetes bör genomgå en årlig fotundersökning och få utbildning i egenvård av sina fötter. Detta sker lämpligen där patienten vanligtvis får sin diabetesvård.
Vårdnivå och samverkan
Vårdpersonal som möter patienter med diabetes och hög risk för fotsår, samt som utför fotundersökning och fotbehandling, kan möta patienten i alla vårdnivåer. Vid omhändertagande inom specialiserad vård sker samverkan med primärvård, vilket innefattar både regional och kommunal hälso- och sjukvård.
Samverkan är nödvändig för en välfungerande och sammanhållen vårdkedja och en god fothälsa hos personer med diabetes. Se även Remissrutiner.
Primärvård
Hanterar risknivå 1-3 (se länk diabetesfoten) med årlig kontroll av fotstatus enligt intervall i vårdprocessprogram Diabetes Region Östergötland, se nedan länk.
Specialistsjukvård
Hanterar risknivå 4 med bedömning och i instabila fall och med pågående kritisk ischemi eller infektion även uppföljning och behandling.
Remissrutiner
Remisser till specialiserad vård eller annan högre vårdnivå skickas i första hand av den vårdenhet som har ansvar för patientens diabetesbehandling. Detta görs även utifrån etablerade regionala rutiner om handläggning av patienter med diabetes med hög risk för fotkomplikationer. Är situationen akut skickas remissen av den vårdenhet som träffar patienten. Remissen anpassas till lokala remissrutiner.
Patient med bedömd riskkategori 2 och 3 bör remitteras till medicinsk fotvård och för ortopedteknisk behandling för att förebygga sår.
Riskkategorier och rekommendationer
Tabell 1. Riskkategorier och rekommendationer för årlig fotundersökning, remisser för medicinsk fotvård och ortopedteknisk behandling.
Riskkategori | Symtom | Fotvård/fotsjukvård | Årlig fotundersökning | Ortopedteknisk behandling |
|---|---|---|---|---|
1 | Inga tecken på distal neuropati, perifer kärlsjukdom eller andra problem | Utbildning i egenvård | Ja | Nej |
2 | Det finns tecken på distal neuropati eller perifer kärlsjukdom | Ja | Ja | Ja |
3 | Tecken på distal neuropati eller perifer kärlsjukdom, förekommit fotsår/amputation, fotdeformitet, hudpatologi (till exempel callus/fissur) | Ja | Ja | Ja |
4 | Föreligger pågående fotsår, oavsett neuropati eller perifer kärlsjukdom, eller grav osteopati eller smärtsyndrom | Ja | Ja | Ja |
Patienter som tillhör riskkategori 4 med ett sår som inte läkt eller väsentligen förbättrats inom två veckor bör remitteras till specialiserad vård enligt regional tillämpning och rutin. Akut remiss eller direktkontakt med kärlkirurg bör ske vid välgrundad misstanke om kritisk benischemi. Vid misstanke om Charcotfot, ta omedelbar kontakt med ortopedläkare alternativt remittera patienten till akutmottagning.
Följande information bör ingå i remiss eller vara lättillgänglig enligt regionalt överenskomna rutiner:
- beskrivning av sårlokalisation
- sårduration
- sårstatus inklusive infektion
- fotodokumentation av sår
- information om aktuell fotsårsbehandling
- tidigare fotproblem
- samsjuklighet och rörlighetsförmåga
- läkemedelsbehandling
- perifer cirkulation (palpabla pulsar eller ankel-brachialindex).
Vidare innehåll att ta med i remissen:
- sammanfattning kring utredning, bedömning och behandling
- läkemedelsförändringar
- aktuell riskkategori enligt fotundersökning
- förslag på lämplig uppföljning
- när specialiserad vård bör kontaktas på nytt.
Remiss till multidisciplinärt fotteam för risknivå 4. För patient som bor långt från sjukhus kan såromläggning ske lokalt på vårdcentralen mellan besök hos fotteam med bilddokumentation och ansvar hos endokrinklinik.
Omfattning av kunskapsstödet
Fotkomplikationer hos vuxna med diabetes
Detta kunskapsstöd omfattar vuxna personer med diabetes av alla typer. Målet är en god och jämlik vård gällande primär- och sekundärprevention av fotkomplikationer och åtgärder när fotkomplikationer uppstått. Kunskapsstödet vänder sig till kommunal hälso- och sjukvård, primärvård och specialiserad vård.
Kunskapsstödet har följsamhet till det personcentrerade och sammanhållna vårdförloppet Diabetes med hög risk för fotsår, samt rekommendationerna i Socialstyrelsens nationella riktlinjer för diabetesvård (1).
Personcentrerat och sammanhållet vårdförlopp
Om hälsotillståndet
Kunskapsstödet beskriver primär- och sekundärprevention av fotkomplikationer och åtgärder när fotkomplikationer uppstått hos vuxen person med diabetes och med manifest sår eller risk för sår vid eller nedanför ankeln. Tillstånden medför inte sällan en påtagligt försämrad livskvalitet för patienten och höga kostnader för samhället, inklusive hälso- och sjukvården.
Fotvård
Fotvård avser egenvård och omvårdnad av fötter.
Fotsjukvård
I detta kunskapsstöd avser fotsjukvård en insats av vårdpersonal så som medicinsk fotvård utförd av fotterapeut, läkare, sjuksköterska eller annan vårdpersonal med kompetens för insatsen.
Förekomst
Fotkomplikationer relaterade till diabetes är allvarliga och vanligt förekommande. Cirka 25 % av alla patienter med diabetes tillhör riskgrupp med förhöjd risk för fotsår.
Diabetesrelaterade fotsår är i västvärlden den vanligaste orsaken till icke-traumatiska amputationer i nedre extremiteterna.
Orsaker
Fotsår vid diabetes kan ha flera orsaker:
- neuropati – ger nedsatt känsel, muskelatrofi och slutligen deformerad fot
- angiopati – ger nedsatt cirkulation och efterföljande ischemi med sår och nekroser, främst på tåspetsar och lateral fotrand
- bristande hygien – kan ge sprickbildning och maceration samt sår mellan tår
- mekanisk stress eller trauma – skavsår från skor eller strumpor ger främst sår på trampdynor och fotrygg medan tryck vid immobilisering ofta ger sår på häl.
Riskfaktorer
Individuella faktorer att beakta hos individen för ökad risk:
- blodsockernivå
- blodfetter
- ödem med behov av kompression
- ohälsosamma levnadsvanor.
Nationellt vårdprogram vid ohälsosamma levnadsvanor – prevention och behandling kan ge stöd för aktuella insatser och åtgärder.
Utredning
Symtom
Till symtombilden hör:
- neuropati – domningar, stickningar, kuddkänsla
- angiopati – smärta i vila, särskilt nattetid (vid neuropati kan smärta saknas).
Anamnes
Anamnes bör innehålla:
- diabetesduration, komplikationer inklusive tidigare fotsår eller amputation, metabol kontroll
- tidigare och nuvarande sjukdomar, främst kärlsjukdom, retinopati, nefropati samt sjukdom i nervsystem, cancer eller psykisk sjukdom
- riskfaktorer inklusive ohälsosamma levnadsvanor
- aktuella läkemedel.
Status
Status bör innehålla:
- allmäntillstånd och nutritionsstatus
- blodtryck
- fotinspektion.
Handläggning vid utredning
Vid årlig diabeteskontroll bedöm fotstatus och fastställ riskkategori genom fotinspektion och undersökning.
Vid nedsatt perifer cirkulation överväg kompletterande utredning med tåtrycksmätning, särskilt vid osäkert svar på dopplerundersökning. Stela kärl kan ge falskt höga värden vid mätning av ankeltryck. Om risk finns för fördröjning av diagnos remittera till kärlkirurg.
Vid alarmerande fynd (se avsnitt Bedömning) överväg akut kontakt med specialiserad vård.
Riskkategorier
Bedöm grad av risk:
- riskkategori 1 – inga tecken på distal neuropati, perifer kärlsjukdom eller andra fotproblem
- riskkategori 2 – tecken på distal neuropati eller kärlsjukdom
- riskkategori 3 – distal neuropati eller kärlsjukdom i kombination med tidigare förekomst av fotsår eller amputation, fotdeformitet av klinisk betydelse eller hudpatologi som till exempel betydande förhårdnad eller fissur
- riskkategori 4 – pågående sår, oavsett neuropati eller kärlsjukdom, alternativt grav osteoartropati eller kvarstående smärta i foten.
Undersökningar
En basal fotundersökning ska alltid leda till en bedömning och en riskkategorisering enligt riskkategori 1–4.
Inspektion och undersökning
Fotinspektion bör genomföras genom:
- inspektion av huden gällande tryckskada, sår, torr hud, sprickor, förhårdnader, hudtemperatur och svullnader
- inspektion av naglar gällande kartnaglar, nageltrång och misstanke om svamp
- inspektion av fotform – notera felställningar som till exempel hammartå, klotå, hallux valgus och Charcotfot
- inspektion av patientens skor och strumpor som ledtrådar för tryck eller nötning
- undersökning av känsel och cirkulation
- ytlig känsel, beröring – se utförande i avsnitt Bedömning
- djup känsel, vibration – se utförande i avsnitt Bedömning
- perifer cirkulation – hudtemperatur, behåring och palpation av fotpulsar vid arteria dorsalis pedis och arteria tibialis posterior
- dopplerundersökning med ABI (ankeltrycksindex) vid avsaknad av palpabla fotpulsar.
Bedömning
Ytlig känsel, beröring med monofilament
Fråga patienten om pirrning eller domningskänsla i fötterna. Testa beröringskänsel med hjälp av monofilament 5,07 på följande testpunkter:
- toppen på stortån
- stortåns grundled
- lilltåns grundled.
Undvik att testa på områden täckta med förhårdnader.
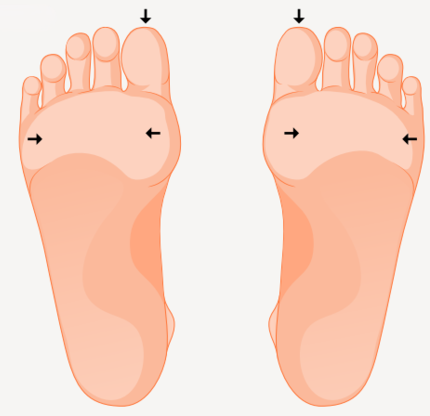
Pilarna visar punkter för att mäta beröringskänsel med monofilament.
Förlust av beröringskänsel vid en mätpunkt på någon av fötterna innebär att patienten tillhör riskkategori 2, se tabell 1.
Djup känsel – vibration med stämgaffel C128 Hz
Undersök med hjälp av stämgaffel följande områden:
- inre fotknölen
- toppen av stortån
- inre sidan av stortåns grundled.
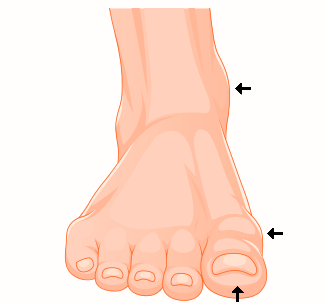
Pilarna visar punkter för att mäta beröringskänsel med stämgaffel.
Känselbortfall på en mätpunkt på någon av fötterna innebär att patienten tillhör riskkategori 2, se tabell 1.
Perifer cirkulation – angiopati
För att kontrollera den perifera cirkulationen, palpera pulsarna arteria dorsalis pedis och arteria tibialis posterior.
Om pulsar inte kan palperas undersöks cirkulationen med doppler. Om pulsar inte kan detekteras med doppler eller om flödet är osäkert ska patienten med sår eller ischemi remitteras till utredning av cirkulationen enligt den egna regionens riktlinjer.
Om pulsar saknas på någon av fötterna innebär det att patienten tillhör riskkategori 2, se tabell 1.
Alarmerande fynd
Alarmerande fynd att beakta är:
- infekterat fotsår med allmänpåverkan
- misstänkt abscess
- sen-, led- eller skelettengagemang
- akut gangränhot med ischemisk vilosmärta, ischemiskt sår med tåtryck < 30 mmHg eller ankeltryck < 50 mmHg
- misstänkt Charcotfot med svullnad, värmeökning, nedsjunket fotvalv och ibland utåtbuktande fotsula.
Behandling
Handläggning vid behandling
Behandling ges utifrån patientens riskkategori och nutritionsstatus. Optimering av riskfaktorkontroll inklusive glukossänkande behandling bör ske i samverkan mellan patientens ordinarie diabetesmottagning och specialiserad enhet utifrån lokala rutiner.
Riskkategori 1
]Erbjud patient med diabetes:
- diabetesbehandling för optimal glukoskontroll
- rådgivning om levnadsvanor, framför allt kring tobaksbruk och vikten av rökstopp Nationellt vårdprogram vid ohälsosamma levnadsvanor – prevention och behandling
- information om egenvård av fötter samt lämpliga strumpor och skor.
Riskkategori 2
Erbjud behandling enligt riskkategori 1 och dessutom:
- förebyggande fotsjukvård via medicinsk fotterapeut
- ortopedteknisk behandling vid behov för att förebygga tryckskador.
Personer som saknar känsel vid endast en av tre punkter och i övrigt har friska fötter kan, efter dialog med patient som klarar sin egenvård själv, avstå medicinsk fotvård till nästa ordinarie kontroll.
Riskkategori 3
Erbjud behandling enligt riskkategori 1–2 och dessutom:
- kontinuerlig uppföljning hos patientansvarig läkare efter utläkt sår eller genomförd amputation.
Riskkategori 4
Erbjud behandling enligt riskkategori 1–3 och dessutom:
- tidig och optimal sårbehandling för att förebygga allvarliga komplikationer
- provtagning, sårodling och ställningstagande till antibiotikabehandling vid misstanke om enklare infektion
- kontakt med specialiserad vård vid pågående infektion eller fotsår utan tecken till läkning eller väsentlig förbättring inom två veckor.
Egenvård
Dialog med patienten om vikten av att sköta om sina fötter. Ge information om Diabetesförbundets fotbroschyr, som finns som kostnadsfri pdf på förbundets webbplats: Broschyr Fina fötter, Diabetesförbundet.
Informera alltid patienten om att ta kontakt med sjukvården om sår eller förändringar på foten uppkommer.
Erbjud skriftlig patientinformation med rutiner och kontaktuppgifter. Informationen utformas utifrån lokala och regionala förutsättningar och tillägg. Patienten bör informeras om resultatet av bedömningen av sin riskkategori och även om skillnaden mellan fotvård och fotsjukvård.
Om personen med diabetes inte klarar att sköta sin egenvård är det vård- och omsorgspersonal som har ansvar för inspektion och egenvård av fötter.
Levnadsvanor
Beakta ohälsosamma levnadsvanor gällande matvanor, fysisk aktivitet samt bruk av tobak och alkohol.
Eftersträva anabol metabolism och värdera patientens behov av näringstillskott, vid behov med ett stöd av dietist.
Uppföljning
Genomför kliniska kontroller genom:
- fotinspektion och kontroll av fotstatus utifrån patientens behov samt årlig registrering i Nationella diabetesregistret (NDR)
- dialog med patienten om att kontakta vården vid nytillkomna förändringar på fötterna.
Komplikationer
Långsam handläggning av fotsår kan leda till kraftig försämring med en djup infektion eller kritisk ischemi och gangränutveckling som konsekvens. I dessa fall kan amputation bli aktuellt. En ytterligare allvarlig komplikation att beakta utgörs av Charcotfot, varm svullen fot som kräver snabb handläggning.
Kvalitetsuppföljning
Indikatorer för uppföljning
Minst en årlig registrering bör ske i kvalitetsregistret enligt följande indikatorer i Nationella diabetesregistret (NDR):
- andel patienter som har fått genomgå fotundersökning senaste året
- andel som tillhör fotriskkategori 2 (kärl- och/eller nervskador)
- andel som tillhör fotriskkategori 3 och 4 (tidigare sår och pågående sår).
Kvalitetsregister
Patientmedverkan och kommunikation
Det är viktigt att lyfta fram hur patientens delaktighet i utredning, behandling, uppföljning och den egna vården kan möjliggöras. Om patienten själv har svårt att föra sin talan bör närstående, och i förekommande fall också tolk, involveras tidigt.
Patient med diabetes och hög risk för fotkomplikationer eller med behov av utredning och behandling för fotkomplikationer bör göras delaktig genom upprättandet av en vårdplan. Vårdplanen eller en dokumenterad överenskommelse så som ett patientkontrakt bör innehålla patientens förväntningar och mål, tidpunkter för vårdkontakter, kontaktperson samt kontaktvägar. Där flera huvudmän är involverade och mer omfattande behov finns kan en samordnad individuell plan (SIP) göras tillsammans med patienten enligt lokala regionala rutiner och tillägg.
Stöd och information för patient och närstående
Om innehållet
Regionalt innehåll
Godkänt:
2021-01-11
Godkänt av:
Region Östergötland
Senast uppdaterad

